Среди многообразных нарушений сердечного ритма и проводимости встречаются такие заболевания, которые иногда очень трудно выявить и определить тактику их дальнейшего лечения. Эти болезни не всегда безопасны, так как могут вызывать серьезные нарушения деятельности сердца с последующим нарушением кровообращения. Поэтому диагностике таких аритмий уделяется особое внимание, и ученые постоянно расширяют возможности применения дополнительных методов исследования в аритмологии. С 60 –х годов прошлого столетия в практику врачей кардиологов и аритмологов стали постепенно внедряться методы электрофизиологического исследования сердца.
Общий принцип данных методов сводится к тому, что если врачу не удается «поймать» нарушении ритма при проведении однократной ЭКГ или суточного мониторирования ЭКГ, то необходимо простимулировать сердце таким образом, чтобы спровоцировать тот или иной вид аритмии с возможностью зафиксировать его на последующей ЭКГ. Стимуляция достигается посредством электроимпульсного воздействия на сердце, то есть под влиянием серии импульсов происходит физиологическое учащение сердечных сокращений, что обычно и является причиной возникновения искомых нарушений ритма.
К электрофизиологическим методам исследования сердца (ЭФИ) относятся неинвазивное (чрезпищеводное) и инвазивное исследование. Инвазивное подразделяется на эндокардиальное и эпикардиальное исследование.
Эндокардиальное ЭФИ проводится путем введения электрода через бедренную вену в желудочек или предсердие, а эпикардиальная стимуляция проводится на открытом сердце во время кардиохирургических операций с рассечением передней грудной стенки. Таким образом, при эндокардиальном исследовании сердце стимулируется «изнутри», при эпикардиальном – с «наружной» поверхности сердца, а при чрезпищеводном – из пищевода (электрод оказывается в непосредственной близости от левого предсердия). Инвазивное исследование может являться самостоятельной диагностической процедурой или же быть этапом хирургического лечения аритмий (абляция – разрушение патологических проводящих путей в сердечной мышце).
Чрезпищеводное ЭФИ проводится чаще, чем эндокардиальное, так как последний метод требует более мощной технической оснащенности и дорогостоящей аппаратуры, что влечет за собой значительное увеличение затрат. Кроме того, при неинвазивных вмешательствах риск осложнений всегда ниже, чем при внедрении в организм различных зондов. Но диагностические возможности инвазивного исследования шире, так как со стороны пищевода можно простимулировать только лишь левое предсердие (из-за анатомических особенностей), в то время как при внедрении электрода в камеры сердца возможна провокация и желудочковых аритмий в том числе.
Что такое ЭФИ?
Многие заболевания сердца, сопровождающиеся нарушением ритма, выявить достаточно сложно. Зафиксировать такие отклонения с помощью обычного электрокардиографа удается редко, поэтому назначенное лечение может быть не всегда адекватным.
Методы электрофизиологического исследования начали внедряться в медицину постепенно. При проведении стандартной кардиограммы и даже при мониторировании в течение суток единичные сбои сердечного ритма удается зафиксировать не всегда. Поэтому пациентам следует знать об ЭФИ сердца: что это такое, как и для чего проводится?
Электрофизиологическая стимуляция сердца помогает спровоцировать аритмию, чтобы можно было зафиксировать ее на ЭКГ. Это достигается при помощи импульсного воздействия, вызывающего физиологическое учащение сердцебиения, что в большинстве случаев и становится причиной сбоев в сердечной деятельности.
ЭФИ может быть как инвазивным, так и неинвазивным. Последнее заключается в воздействии на сердце через пищеводную трубку с помощью специального оборудования. Инвазивные методики применяются при полостных операциях либо при внедрении электрода в сердечные камеры через вену в бедре.
Плюсы и минусы ЧПЭФИ
Плюсы ЧПЭФИ – исследуется электрофизиология сердца, что позволяет выявить причину беспокоящих аритмий, их патофизиологию. Процедура достаточно доступная, не требует мощного технического оснащения, может выполняться в амбулаторно-поликлинических условиях.
Из недостатков – возможно возникновение дискомфорта в ходе выполнения процедуры. Местная анестезия не выполняется, могут быть неприятные ощущения в полости носа.
В исследовании есть ограничения – обследуется только левая часть в силу анатомических особенностей.
Виды
Чрезпищеводное электрофизиологическое исследование сердца (ЧПЭФИ) выполняется гораздо чаще, поскольку при подобных вмешательствах вероятность неприятных последствий намного ниже. Однако, диагностическая ценность инвазивных исследований значительно выше, поскольку при помощи ЧПЭФИ можно простимулировать только предсердие с левой стороны, а вот при помещении электрода непосредственно в сердечные камеры, возможно выявление и желудочковых аритмий.
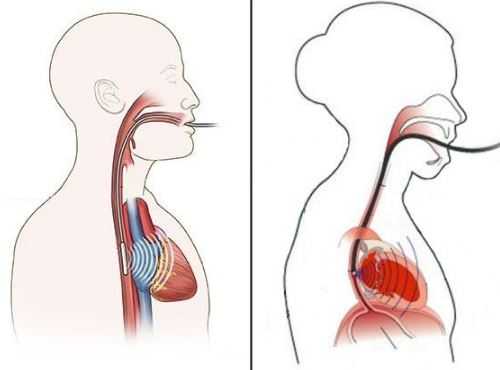
Выделяют два различных вида инвазивных методик: эндокардиальный, эпикардиальный. В первом случае при ЭФИ используется тонкий электрод, который впоследствии вводится через бедренную артерию в желудочек либо предсердие. Эпикардиальная стимуляция делается при кардиохирургических операциях на открытом сердце.
Суть метода
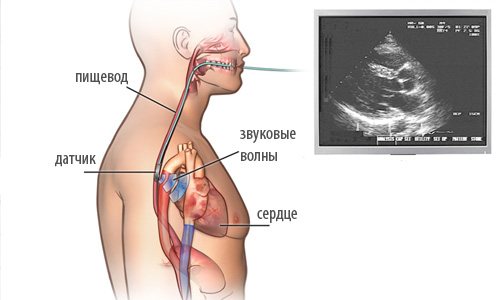
Когда пациенты слышат от врача назначение: сделать чреспищеводную эхокардиографию, – большинство из них даже не знает, что это такое. Суть исследования заключается во введении ультразвукового датчика с помощью эндоскопа в полость пищевода, на несколько сантиметров не доходя до желудка.
Это целесообразно в связи с прилеганием сердца к пищеводной стенке. При этом для хорошей его визуализации ультразвуку нужно пройти расстояние менее сантиметра. Для сравнения: при УЗИ-исследовании сердца через переднюю грудную стенку ультразвуковая волна должна миновать кожные покровы с подкожной жировой клетчаткой, мышечный слой, легкие. Конечно, пищеводное ЭхоКГ дает более широкие диагностические возможности. В частности, позволяет рассмотреть следующие сердечные структуры:
- ушко левого предсердия;
- заднюю стенку сердца;
- аортальную дугу;
- коронарные артерии, из которых кровоснабжается сердечная мышца.
Показания к электрофизиологическому исследованию
Выбор метода исследования остается за врачом. ЭФИ сердца делается строго по показаниям, среди которых можно выделить:
- Сбои ритма. Нарушения, носящие приступообразный характер. Обычно такие состояния длятся недолго, зафиксировать их другими методами не получается.
- Боли за грудиной. Острые болевые ощущения часто сопровождаются одышкой, хрипами и могут возникать даже в состоянии покоя. Кожа бледнеет, отмечается цианоз вокруг губ и носа, показатели давления отклоняются.
- Предобморочные состояния. Иногда, переходящие в обморок, без видимых на то причин и при отсутствии заболеваний нервной системы.
- Для определения причины остановки сердечной деятельности.
Чрезпищеводное электрофизиологическое исследование назначают при следующих патологиях и заболеваниях:
- брадиаритмия, развившаяся на фоне отклонений в работе синусового узла,
- наджелудочковые тахиаритмии различной этиологии,
- тахикардические и брадикардические синдромы, возникшие в результате слабости синусового узла,
- проверка эффективности лекарственного антиаритмического курса,
- диагностика патологий, требующих установки кардиостимулятора,
- выявление аритмий, спровоцированных медикаментозными средствами.
Инвазивное ЭФИ требуется в ситуациях, когда у пациента диагностированы тяжелые патологии в сердечной деятельности, которые сопровождаются выраженными клиническими симптомами и способны привести к летальному исходу:
- урежение пульса, сопровождающееся потерей сознания,
- тахикардии наджелудочковые: мерцательные аритмии, синдром ВПВ (Вольфа-Паркинсона-Уайта),
- пароксизмальные тахикардии, провоцирующие фибрилляцию желудочков,
- блокады ножек пучка Гиса, атриовентрикулярные блокады разных степеней тяжести,
- для выявления показаний к установке кардиоимпланта, проведению радиочастотной абляции, применению кардиовертера.
Какие симптомы могут свидетельствовать о необходимости проведения ЧПЭФИ?
Заподозрить нарушения ритма, требующие проведения чреспищеводной электрокардиостимуляции, можно по наличию следующих признаков у пациента:
- Приступы резко возникшего учащенного сердцебиения с частым пульсом (более 100-120 в минуту), также внезапно самопроизвольно прекращающиеся или купирующиеся только после введения антиаритмических препаратов,
- Ощущения неритмичного сердцебиения с редким пульсом (менее 50 в минуту),
- Приступы потери сознания, не связанные с неврологическими проблемами или с ситуационно возникшими состояниями (духота в помещении, стресс и т. д.), а обусловленные нарушениями ритма и носящие название приступов Морганьи-Эдемса-Стокса (эпизоды МЭС).
Если врач, осматривая пациента, слышит о наличии вышеописанных симптомов, то он должен задуматься о более точной диагностике нарушений ритма сердца. И если ЭКГ и суточный монитор не выявили каких либо видов аритмий, а жалобы у пациента сохраняются, необходимо выполнить ЧПЭФИ. В том случае, если на ЭКГ удалось зарегистрировать аритмию, например, дельта-волну, характерную для скрытого ВПВ-синдрома, пациент тем более должен быть дообследован.
В любом случае, необходимость проведения данной методики определяется только врачом при очном осмотре пациента.
Противопоказания
Инвазивное электрофизиологическое исследование сердечной мыщцы не назначают, если у пациента диагностированы следующие заболевания и состояния:
- инфаркт миокарда (острая фаза),
- коронарный синдром,
- стенокардия (выявленная впервые либо прогрессирующая),
- хроническая сердечная недостаточность,
- пороки развития сердца,
- геморрагический либо ишемический инсульт,
- кардиомиопатии, сопровождающиеся проблемами с кровообращением,
- тромбоэмболии и прочие сосудистые нарушения,
- аневризмы,
- лихорадка.
Проведение чрезпищеводного ЭФИ, помимо перечисленных патологий, невозможно при различных заболеваниях пищевода. Новообразования, сужения, сращения, дивертикулы считаются прямыми противопоказаниями к проведению манипуляции. Также ЧПЭФИ не осуществляют при острых воспалительных патологиях, развившихся в стенках пищеводной трубки.
Правила поведения пациентов с кардиостимулятором сердца
- нельзя находиться близко к микроволновой печи;
- для диагностики не используется магнитно-резонансная томография;
- электрические методики физиотерапии и косметологии запрещены;
- УЗИ грудной клетки не назначается;
- не допускается смещение или удары в области имплантата;
- линии электропередач пересекаются вблизи опоры;
- электрокоагуляция при операциях не проводится.
Рекомендуем прочитать о синоаурикулярной блокаде. Вы узнаете о причинах развития СА-блокады, степени проявления и их особенностях, симптомах, диагностике, вариантах лечения, прогнозе. А здесь подробнее о симптомах и лечении предсердной экстрасистолии.
Предварительные процедуры
Необходимость применения ЭФИ при диагностике различных сердечных нарушений зависит не только от их разновидности, но и от возможных последствий. При многих аритмиях необходимо срочное обращение в кардиохирургический стационар, поскольку консервативное лечение в данных случаях неэффективно и даже опасно.
Перед инвазивными диагностическими методиками обследования требуется проведение различных неинвазивных тестов, позволяющих получить более или менее точную картину. ЭФИ возможно только после выполнения следующего диагностического плана:
| Диагностическая процедура | Цель исследования |
| Анамнез, физикальный осмотр | Выявление сердечной патологии и ее дифференциация от неврологических отклонений. Определение факторов, способствующих возникновению аритмий |
| Исследование нервной системы | |
| ЭЭГ | Исключение аномальных явлений в ЦНС |
| КТ/МРТ | Обнаружение новообразований и других отклонений в структуре |
| ЭКГ 12 отведений | Определение рубцовых образований в миокарде, нарушений проводимости внутри желудочков, синдромов гипервозбуждения |
| Каротидная допплерография | Обнаружение цереброваскулярной недостаточности |
| Ортостатическая проба | Диагностика обморочных состояний |
| Суточное мониторирование (Холтер) | Определение отклонений, которые невозможно зафиксировать при помощи стандартного электрокардиографического исследования |
| Стрессовый тест | Выявление ишемии |
| ЭхоКГ | Обнаружение внутрисердечных патологий, размеров органа и его сократительной способности |
Систолическая функция
Основным и наиболее часто используемым показателем суммарной сократимости ЛЖ является ФВ. Наиболее широкое распространение получил метод определения ФВ по одномерной эхоКГ, который состоит в измерении КДР и КСР с последующим вычислением объемов ЛЖ:
Однако этот метод имеет серьезные недостатки из-за того, что, во-первых, у очень многих больных не удается достичь прохождения линии сканирования строго перпендикулярно к межжелудочковой перегородке, что необходимо для точности расчетов, во-вторых, формула Тейхольца для расчета объема ЛЖ верна только тогда, когда его геометрия правильная.
У пациентов с ИБС и при некоторых других заболеваниях преимущественно в систолу геометрия ЛЖ нарушается. Также нельзя забывать и о том, что при этом методе учитывается сократимость только базальных отделов ЛЖ. Из-за этих же причин фракция укорочения и скорость циркулярного укорочения не могут использоваться как показатели систолической функции ЛЖ (они также определяются по базальным сегментам ЛЖ).
Поэтому были предложены другие, планиметрические методы определения объемов ЛЖ в систолу и диастолу с последующим расчетом ФВ. При этих методах используется верхушечный доступ или комбинация верхушечного доступа с парастернальным доступом по короткой оси (методы Bullet, Simpson и др.). Проведение исследования этими методами требует очень много времени при их довольно низкой точно-сти. Из-за этого они не нашли широкого применения при рутинном обследовании больных.
Часто опытные врачи оценивают ФВ визуально. Результаты исследований свидетельствуют, что при определенной квалификации визуальная оценка ФВ является очень точной.
В настоящее время одной из самых точных и в то же время простых методик определения ФВ является вычисление соотношения ударного объема ЛЖ, полученного при импульсной допплерографии в выносящем тракте ЛЖ на уровне аортальных створок, к КДО, рассчитанному по формуле Тейхольца. Данный метод позволяет оценивать систолическую функцию ЛЖ у больных с сегментарными нарушениями сократимости, а также при выраженной митральной недостаточности, когда значительная часть крови в систолу выбрасывается не в аорту, а возвращается в левое предсердие. Этот метод точно регистрирует минимальные изменения ФВ в динамике, что особенно ценно при оценке течения заболевания и эффективности лечения пациентов с систолической дисфункцией ЛЖ. В норме суммарная сократимость ЛЖ должна составлять >55%. Удобно делить нарушения суммарной сократимости ЛЖ на следующие степени: умеренное снижение (ФВ ЛЖ — 40–55%), снижение средней тяжести (ФВ ЛЖ — 30–40%), выраженное снижение (ФВ ЛЖ
Данная классификация является довольно удобной и позволяет следить за течением болезни и эффективностью терапии, а также точно оценивать прогноз пациентов.
У больных с СН большое прогностическое значение имеют размер полости ЛЖ в базальном отделе и ФУ. Если базальные отделы ЛЖ сокращаются удовлетворительно, то функционирует «левожелудочковая манжетка», обеспечивающая достаточный выброс крови в аорту. У больных с удовлетворительной сократимостью базальных отделов отмечают значительно лучший прогноз, чем у тех, у которых один или несколько базальных сегментов сокращаются патологически. Информативность исследования повышается, если наряду с величиной ФВ одновременно оценивать индекс сократимости ЛЖ, который характеризует выраженность сегментарных нарушений.
Для характеристики суммарной сократимости ЛЖ имеет значение и оценка движения митральных створок. При значительно сниженной суммарной сократимости ЛЖ в раннюю диастолу происходит патологическое прикрытие митральных створок вследствие высокого конечно-диастолического давления в ЛЖ.
Расшифровка результатов
Нормальным результатом инвазивных и неинвазивных исследований считается отсутствие нарушений ритма при подаче импульсов через электрод. Иногда при отрицательном результате при ЧПЭФИ требуется его повторное выполнение через 1-2 недели либо пациента готовят к введению электрода в сердце через сосудистую систему.
Если нарушения ритма выявлены, то определяют его свойства:
- длительность приступа,
- время появления,
- характеристика электрических сигналов.
На основании полученных данных определяется тактика ведения пациента, назначается дальнейшее лечение.
EP suite от GE Healthcare
Программно-аппаратный комплекс компании GE Healthcare для электрофизиологических (ЭФ) исследований и процедур позволяет регистрировать электрические сигналы, получать высококачественные изображения анатомических структур при минимальной дозе облучения, осуществлять трехмерную ротационную ангиографию и предусматривает возможность интеграции компонентов. Решение GE стимулирует критическое мышление, обеспечивая электрофизиологов информацией, необходимой для диагностики и лечения сердечно-сосудистых заболеваний, а форма представления информации дает врачу возможность сосредоточиться на пациенте, а не на процессе.
Осложнения
Обычно ЭФИ сердца не сопровождается серьезными осложнениями. Однако, иногда могут развиваться негативные последствия, которые выражаются острыми проблемами с сердечной деятельностью. Чаще всего отклонения возникают на фоне искусственно вызванной тахикардии. Встречаются:
- инфаркт миокарда,
- тромбоэмболия (при отрыве невыявленного тромба),
- острая приступообразная стенокардия.
Осложнения могут возникнуть при слишком быстром введении зонда. Помимо этого, при проведении ЧПЭФИ возможно ошибочное опущение электрода в трахею вместо пищевода. Но причиной подобных явлений чаще всего становится неопытный специалист.
При инвазивной ЭФИ вероятность возникновения осложнений также существует. Слишком длительная электрокардиостимуляция одной зоны может спровоцировать перфорацию миокарда либо эндокарда. В зависимости от количества проведенных пункций и установленных катетеров увеличивается риск кровотечения.
Стоимость
Стоимость процедур значительно различается. Больше средств требует УЗИ или эхокардиография сердца, выполняемая через пищевод, ее цена в Москве варьирует от 2500 до 8000 рублей и зависит от применяемой технологии и рейтинга клиники. Диапазон цен на ЧПЭФИ составляет 1000-4000 рублей.
Однако и та, и другая процедура включены в перечень услуг обязательного медицинского страхования. При наличии полиса ОМС и направления кардиолога исследование можно пройти бесплатно, записавшись на очередь в государственной клинике, а также в некоторых частных клиниках, оказывающих услуги по ОМС.
Побочные эффекты
Во время проведения операции часто проявляются хоть и не опасные, но неприятные побочные эффекты. К ним относятся:
- Сердечная аритмия, которая часто приводит к сильному головокружению и даже обморокам. Это считается вполне нормальной ситуацией, поэтому врач не прерывает ЭФИ сердца, а просто отправляет небольшой электрический разряд для последующего восстановления сердечного ритма.
- Кровяные сгустки на конце вводимого катетера. Временами они могут отрываться, а потому блокировать другие кровеносные сосуды. Для избегания подобных ситуаций во время ЭФИ вводятся препараты для разжижения крови на основе гепарина.
- В областях, куда непосредственно вводится катетер, могут начать появляться кровоподтеки или кровотечения. Также имеется возможность подхватить инфекцию, поэтому следует внимательно прислушиваться к советам врачей.
Радиочастотная абляция
Для решения проблем с тахикардией, которая проявляется в ускоренном сердцебиении, используется ЭФИ РЧА сердца. Чаще всего это называется прижиганием, поскольку в данном случае полностью уничтожается небольшой участок сердца, в котором формируется патология частотного возбуждения. Тем, кто интересуется, как делается ЭФИ РЧА сердца, следует знать о воздействии на ткань радиочастотных сигналов, которые имеют эффект повреждения. Это препятствует появлению иных путей пульса. Но при этом не вредит нормальному сердцебиению, поэтому сердце продолжает функционировать в естественном состоянии.